
Nguyên nhân gây suy thận mạn
Suy thận mạn thường xảy ra ở những người có bệnh nền nội khoa khác có khả năng gây thương tổn các đơn vị thận (nephron).
– Các bệnh thường gây suy thận mạn bao gồm:
● Đái tháo đường: cứ một trong ba người bị đái tháo đường có thể diễn biến thành suy thận mạn.
● Cao huyết áp: cứ một trong năm người bị cao huyết áp có thể diễn biến thành suy thận mạn.
Những người bị đái tháo đường và cao huyết áp cần kiểm tra sức khỏe định kỳ để kiểm tra chức năng thận. Người bị đái tháo đường nên thường xuyên làm test thử nghiệm microalbumin, nhằm phát hiện sớm những dấu hiệu của suy thận mạn.
– Các bệnh ít thường xuyên hơn gây suy thận mạn bao gồm:
● Bệnh thận đa nang, một căn bệnh liên quan đến bất thường gen.
● Hội chứng thận hư, còn được gọi là viêm thận và viêm cầu thận là một chứng bệnh có thể gây tổn thương cầu thận. Viêm cầu thận có thể phát xuất từ liên cầu khuẩn từ họng bị viêm và bệnh lupus ban đỏ.
● Thận bị viêm nhiễm.
● Nhiễm trùng thận tái đi tái lại và thận bị sỏi thường trực.
● Dị dạng thận và đường tiết niệu cũng có thể có nguy cơ bị suy thận mạn.
Một khi chức năng thận bị tổn thương nặng thì không thể hồi phục được nữa và người bệnh tiến dần đến giai đoạn cuối của suy thận mạn.
Suy thận mạn biểu hiện như thế nào?
Trong những giai đoạn sớm của bệnh suy thận mạn, bệnh nhân thường không có biểu hiện nào cả. Tuy nhiên, có một số triệu chứng có thể xảy ra trong giai đoạn sớm của suy thận mạn bao gồm: đi tiểu nhiều hơn bình thường, nước tiểu nhạt màu và có bọt, tăng huyết áp, ra mồ hôi 2 chi dưới, ăn kém ngon, sụt cân.
Khi bệnh tiến triển xa hơn, người bệnh có những triệu chứng khác như:
● Vọp bẻ hay co giật cơ.
● Có những đốm màu nâu trên da.
● Xuất hiện phù ở tay, mắt cá chân, bàn chân và chung quanh mắt.
● Chóng mặt hoặc mất tập trung.
● Cảm thấy buồn ngủ và mệt mỏi.
● Dễ bị đau đớn.
● Trong phân có lẫn máu.
● Tắt kinh ở phụ nữ.
● Ngứa ngáy, da khô.
● Đau nhức khớp xương.
● Dễ bị nhiễm trùng.
● Buồn nôn và nôn ói.
Các giai đoạn của suy thận mạn
– Giai đoạn 1: chưa có triệu chứng. Mức lọc cầu thận (GFR: Glomerular filtration rate) > 90ml/phút.
– Giai đoạn 2: chưa có triệu chứng gì. GFR từ 60 — 89. Nếu phát hiện ở giai đoạn này thì tập luyện vận động, thực hiện chế độ ăn kiêng, hạn chế đường, protein có thể làm chậm tiến triển của giai đoạn 2.
– Giai đoạn 3: bắt đầu có urê trong máu. Các triệu chứng gồm phù, khó thở, mệt mỏi, nước tiểu sậm màu như nước trà đậm, trong nước tiểu có máu, tiểu ít. Người bệnh cảm thấy đau vùng thắt lưng và khó ngủ vì chân bị vọp bẻ hay tê châm chích. GFR từ 30 — 59 ml/phút.
– Giai đoạn 4: có các triệu chứng như: ăn mất ngon, hơi thở có mùi hôi, mất tập trung, đau dây thần kinh, có cảm giác tê hay kiến bò. Giai đoạn này, người bệnh cần phải lọc màng bụng hay chạy thận nhân tạo.
– Giai đoạn 5: suy thận mạn giai đoạn cuối. GFR < 15ml/phút. Phải chạy thận nhân tạo hoặc ghép thận.
Biến chứng của suy thận mạn
Nếu bệnh vẫn tiến triển, có thể dẫn đến suy thận mạn giai đoạn cuối. Đến giai đoạn này bắt buộc phải chạy thận nhân tạo hoặc ghép thận.
– Thiếu máu là một biến chứng thường gặp ở người suy thận mạn. Người bị suy thận mạn thì thận có thể mất từ 20 đến 50% chức năng của thận. Khi thận bị tổn thương không còn khả năng tạo ra hormon erythropoietin (EPO) có chức năng tạo ra hồng cầu.
– Thiếu vitamin D: người bị suy thận mạn không thể hấp thu vitamin D đầy đủ như người bình thường nên có nguy cơ bị thiếu vitamin D. Có vài tình trạng bệnh lý liên quan đến vấn đề này như:
● Chứng nhuyễn xương (osteo-malacia) tức là xương bị xốp.
● Chứng loãng xương (osteo-porosis) tức là xương bị yếu đi.
● Dễ bị nhiễm trùng.
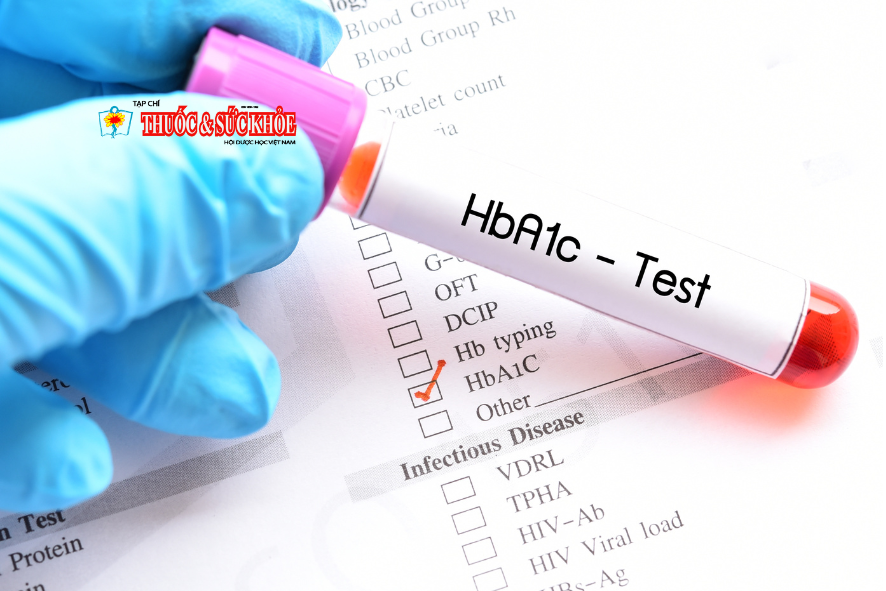
Chẩn đoán bệnh suy thận mạn như thế nào?
Có 2 test chẩn đoán chủ yếu là:
– GFR kiểm tra xem chức năng của các cầu thận có hoạt động tốt không.
– Test thử nghiệm hệ số thanh thải creatinin. Đây là một phương pháp khác để tính hệ số thanh lọc cầu thận.
Nếu một người có hệ số thanh lọc cầu thận dưới 60ml/phút trong thời gian 3 tháng hay hơn nữa thì người bệnh được coi là bị suy thận mạn hay tổn thương thận. Ở người bình thường có kết quả từ 90ml/phút – 120ml/phút.
Hơn nữa, siêu âm thận và đường tiết niệu là rất cần. Trong một số trường hợp, cần phải làm sinh thiết thận để tìm nguyên nhân gây bệnh.
Điều trị suy thận mạn
Không thể chữa lành được bệnh suy thận mạn nhưng có thể làm giảm nhẹ triệu chứng và ngăn chặn bệnh tiến triển đến giai đoạn xấu nhất.
Chữa trị suy thận mạn chủ yếu là ngăn chặn sự tiến triển của bệnh để không làm tổn thương thận thêm. Đặc biệt, phải điều trị tích cực 2 căn bệnh chủ yếu là cao huyết áp và đái tháo đường. Kiểm soát được đường huyết và huyết áp sẽ làm chậm được sự tiến triển của bệnh suy thận mạn. Thuốc ức chế men chuyển (ACE) hay thuốc chẹn thụ thể angiotensin (ARBs) là thuốc ưu tiên được sử dụng trong điều trị cao huyết áp.
Những loại thuốc khác để chữa trị suy thận cần phải có ý kiến của chuyên gia về tiết niệu.
Nếu suy thận mạn được chẩn đoán sớm và chăm sóc kỹ lưỡng thì có thể cải thiện tình trạng bệnh và ngăn chặn được bệnh tiến đến giai đoạn cuối.
Những người bị suy thận mạn mà chức năng thận không còn khả năng lọc máu và chất dịch thì phải can thiệp bằng biện pháp lọc màng bụng hay chạy thận nhân tạo. Bệnh nhân suy thận mạn ở giai đoạn cuối thì phải ghép thận.
Chế độ ăn ở người suy thận mạn
Trong chữa trị suy thận mạn, chế độ ăn đóng một vai trò rất quan trọng, nhằm ngăn chặn tình trạng suy thận mạn gây ra những biến chứng nguy hiểm, làm chậm mức độ tiến triển của bệnh, điều chỉnh rối loạn chuyển hóa, người bệnh có sức khỏe tốt hơn, chất lượng cuộc sống được nâng cao.
● Ăn nhiều trái cây và rau xanh. Không được ăn đậu trắng, chuối, trái bơ và khoai tây vì có chứa nhiều kali.
● Protein (chất đạm): chỉ nên dùng ở mức 0,6 — 0,8g/kg cân nặng/ngày. Số lượng phụ thuộc vào mức độ nghiêm trọng của bệnh.
● Năng lượng: người bệnh cần bổ sung 35 – 40 kcal/kg năng lượng/ngày trong đó chất béo chiếm nhỏ hơn 30% tổng năng lượng.
● Phospho: mỗi ngày người bệnh nên bổ sung khoảng 300 – 600mg phospho.
● Calci: lượng calci nằm trong khoảng 900 – 1.200mg.
● Natri: tùy vào tình trạng phù và huyết áp mà người bệnh sẽ bổ sung khoảng từ 1.000 – 2.000mg/ngày, tương đương với 2,5 – 5g muối ăn/ngày.
● Sắt: nên bổ sung khi người bệnh giảm nhiều đạm trong khẩu phần ăn hoặc đang thực hiện ăn chay.
● Kali: lượng kali chỉ nên bổ sung từ 2.000 – 3.000mg/ngày. Riêng trường hợp người bệnh có dấu hiệu phù thì chỉ nên ăn dưới 1.000mg.
● Vitamin: người bệnh nên bổ sung thực phẩm có chứa các loại vitamin tan trong nước như vitamin B, C…
● Nước: người bị suy thận mạn không nên uống quá nhiều nước, chỉ nên đảm bảo 300—500ml + lượng nước tiểu/24 giờ.
Phòng ngừa suy thận mạn
Kiểm soát tốt các bệnh cao huyết áp và đái tháo đường là rất quan trọng trong phòng ngừa suy thận mạn.
Những hoạt động khác có thể giúp phòng ngừa suy thận mạn bao gồm:
● Kiểm tra sức khỏe định kỳ kể cả thử nghiệm chức năng thận ở những người có nguy cơ cao
● Giảm cân nặng
● Tập luyện đều đặn giúp điều hòa huyết áp và đường huyết
● Dùng chế độ ăn có lợi cho sức khỏe
● Không hút thuốc lá
● Không uống bia rượu, các chất kích thích như cà phê, trà
● Tránh dùng những thuốc chống đau như aspirin và ibuprofen.
![[Banner Top] Medlaw](/uploads/a7259844-bfd9-4875-9a6c-a7f560b6be97.jpg)
![[Banner Top] Hồng Phát](/uploads/88dbe592-ac75-433d-94aa-d42b69ff5a0c.jpg)

![[Banner Mid] Hồng Phát](/uploads/0a12ba57-9f3d-4828-94da-cf937789b409.jpg)















![[Banner Side] Medlaw](/uploads/b729448e-c98e-455a-9d7a-9e658c271f5b.jpg)
Ý kiến của bạn
{% item.name %}
{% item.comment %}