
Thuốc Sunlenca để điều trị HIV. Ảnh: Arynews
1. CHỜ KẾT THÚC ĐẠI DỊCH AIDS VỚI LENACAPAVIR
Lenacapavir, sản phẩm của hãng dược Gilead Sciences, được gọi là kẻ thay đổi cuộc chơi (game changer) đối với HIV/AIDS vì trong thử nghiệm lâm sàng PURPOSE 2 công bố vào tháng 9.2024, loại thuốc ức chế lớp vỏ bọc protein của HIV này đạt hiệu quả đến 99,9% trong việc ngừa bệnh. Đáng nói hơn, tác dụng của lenacapavir kéo dài đến 6 tháng, nghĩa là người ta chỉ cần tiêm thuốc… 2 lần/năm!
Trong nghiên cứu, các nhà khoa học chỉ ghi nhận 2 ca nhiễm HIV mới trong 2.180 tình nguyện viên tiêm lenacapavir 2 mũi/năm so với 9 ca nhiễm mới trong 1.087 người sử dụng Truvada, loại thuốc uống hàng ngày.
Tổ chức Y tế thế giới (WHO) đánh giá cao lenacapavir và hy vọng thuốc sẽ mở ra triển vọng kết thúc đại dịch AIDS. Trong khi đó, Gilead Sciences cho biết họ sẽ bán phiên bản lenacapavir giá rẻ tại 120 quốc gia nghèo có tỷ lệ nhiễm HIV cao tại châu Phi, Đông Nam Á và Caribbean.
Đánh giá loại thuốc này, TS Winnie Byanyima, Giám đốc điều hành Chương trình Phối hợp của Liên hợp quốc về HIV/AIDS (UNAIDS), cho biết lenacapavir vượt trội nhiều so với bất kỳ phương pháp phòng ngừa nào khác hiện nay. Tại Mỹ, Canada, châu Âu, Lenacapavir được bán dưới tên thương mại Sunlenca để điều trị HIV.
Gilead Sciences cho biết họ có kế hoạch xin cấp phép sử dụng Sunlenca để phòng ngừa HIV. Biện pháp này không chỉ giúp ngăn chặn căn bệnh thế kỷ mà còn có giá trị nhân văn trong việc giúp những đối tượng nguy cơ cao, như người đồng tính, giảm bớt kỳ thị từ cộng đồng khi họ chỉ cần đến các cơ sở y tế tiêm thuốc 2 lần/năm, thay vì đăng ký và nhận thuốc ngừa hằng ngày theo các chương trình y tế.
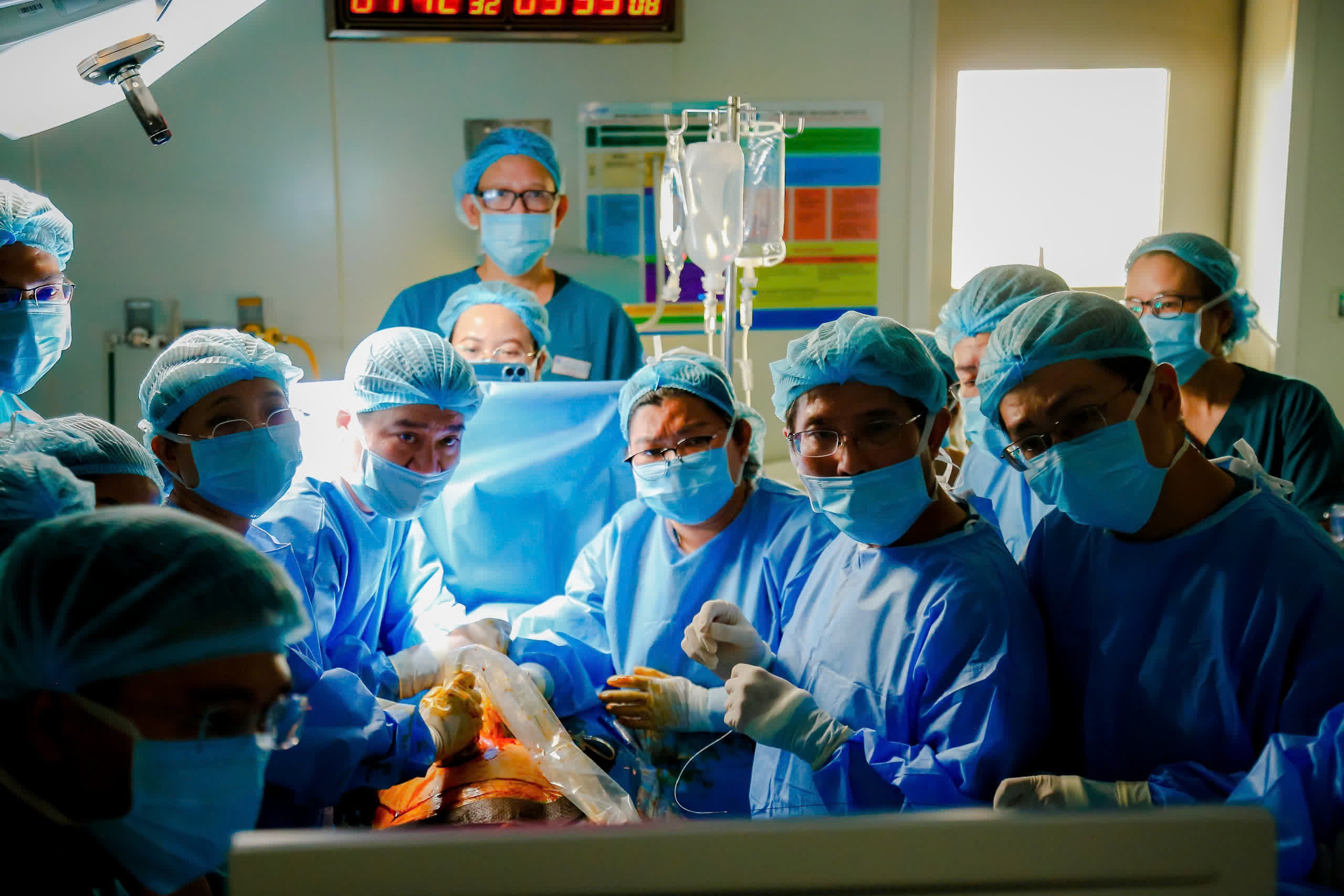
2. LẦN ĐẦU TIÊN GHÉP THẬN HEO CHO NGƯỜI ĐANG SỐNG

Ông Richard Slayman được ghép thận heo vào tháng 3/2024. Nguồn: Massachusetts General Hospital
Chỉ tại Mỹ trung bình mỗi ngày có 17 bệnh nhân qua đời trong khi chờ ghép tạng. Không có con số thống kê trên toàn cầu, nhưng có lẽ thế giới có hàng ngàn người cùng chung số phận như thế mỗi ngày. Tuy nhiên vấn nạn này có thể được giải quyết từ một nguồn cung dồi dào đó là tạng heo.
Ngày 16.3.2024, các bác sĩ Bệnh viện đa khoa Massachusetts (MGH) thành phố Boston (Mỹ) lần đầu tiên cấy ghép thành công một quả thận heo biến đổi gien cho một bệnh nhân 62 tuổi mắc bệnh thận giai đoạn cuối còn sống. Người được ghép là ông Richard Slayman, mắc bệnh tiểu đường típ 2 và cao huyết áp. Năm 2018 ông được ghép thận nhưng thận ngừng hoạt động 5 năm sau đó và ông phải chạy thận nhân tạo.
Bệnh viện cho biết quả thận heo dùng cấy ghép đã được chỉnh sửa gien để loại bỏ các gien heo có hại và bổ sung một số gien của con người. Các bác sĩ cũng làm bất hoạt những virus ở heo để loại bỏ bất kỳ nguy cơ nhiễm trùng nào cho bệnh nhân.
Sau đó vào đầu tháng 4.2024, các bác sỹ của NYU Langone Health (Mỹ) thực hiện ca ghép thận heo khác cho bệnh nhân là bà Lisa Pisano, 54 tuổi, bị suy thận và suy tim. Các bác sĩ thực hiện hai cuộc phẫu thuật, đầu tiên ghép cho bệnh nhân một bơm tim cơ học rồi vài ngày sau ghép thận và tuyến ức heo đã chỉnh sửa gien để chống đào thải.
Tuy nhiên cả hai ca ghép này đều thất bại vài tháng sau đó vì những lý do không liên quan. Nghiên cứu cho thấy quá trình đào thải tạng ghép từ động vật khác nhiều so với quá trình đào thải của tạng ghép từ người. Dù còn nhiều thách thức phải vượt qua, nhưng thành công ban đầu này đã mở ra hy vọng cho người có nhu cầu ghép tạng trong tương lai khi nguồn tạng hiến từ người còn quá ít.
3. XÉT NGHIỆM MÁU PHÁT HIỆN BỆNH ALZHERIMER
Phát hiện sớm bệnh Alzheimer bằng xét nghiệm máu.Ảnh: Arynews
Đây là sản phẩm của một nhóm khoa học gia Thụy Điển, hứa hẹn cách mạng hóa chẩn đoán Alzheimer, giúp việc chẩn đoán căn bệnh này được dễ dàng, nhanh chóng. Theo một nghiên cứu được đăng trên JAMA (Tạp chí Hiệp hội Y khoa Mỹ), xét nghiệm máu có tên PrecivityAD2 này đạt độ chính xác 88-92% trường hợp, trong khi độ chẩn đoán chính xác của các bác sĩ gia đình và bác sĩ chuyên khoa chỉ lần lượt là 58% và 71%.
Một trong những ưu điểm quan trọng của PrecivityAD2 là có độ tin cậy cao đối với nhiều nhóm bệnh nhân khác nhau, bao gồm những người có bệnh nền khác như bệnh thận. Xét nghiệm cũng đạt hiệu quả cao đối với các bệnh nhân ở những giai đoạn mất trí nhớ khác nhau, từ nhẹ cho đến những triệu chứng nghiêm trọng hơn.
4. LIỆU PHÁP TẾ BÀO CAR-T TRỊ BỆNH TỰ MIỄN

Kiểm tra tế bào CAR-T. Ảnh: Parkwaycancercentre
Lupus ban đỏ, xơ cứng bì, đa xơ cứng, cùng nhiều bệnh tự miễn khác là hậu quả của một hệ miễn dịch cơ thể mất đi khả năng nhận biết và phân biệt các kháng nguyên của cơ thể với các tác nhân gây hại bên ngoài. Bác sĩ có thể sử dụng thuốc ức chế miễn dịch cho bệnh nhân, nhưng chúng không làm bệnh ngưng tiến triển và còn có thể gây ra nhiều tác dụng phụ. Năm qua các nhà khoa học Đức đề xuất một cách tiếp cận mới, đó là liệu pháp tế bào CAR - T (chimeric antigen receptor T-cell), giúp cải thiện đáng kể tình trạng bệnh ở những người bệnh nặng.
Cách đây gần 15 năm liệu pháp tế bào CAR-T bắt đầu trong điều trị ung thư máu. Đầu tiên bác sĩ thu thập tế bào T của bệnh nhân rồi gửi chúng đến phòng thí nghiệm, nơi các chuyên gia sửa đổi gien để tạo ra một protein CAR (chimeric antigen receptor) trên bề mặt tế bào T. Protein CAR này có khả năng nhận diện và tấn công tế bào ung thư. Sau khi sản xuất được tế bào CAR-T bác sĩ sẽ gửi trở lại cho bệnh nhân. Khi tế bào CAR-T nhận diện tế bào ung thư, chúng sẽ tấn công và tiêu diệt.
Tế bào T cũng có vai trò trong bệnh tự miễn, đặc biệt là tiết ra những kháng thể độc tấn công vào khớp, phổi, thận… Tháng 2.2024, trên tạp chí The New England of Medicine các chuyên gia Đức báo cáo 15 ca bệnh lupus ban đỏ, xơ cứng bì hoặc viêm cơ vô căn, tất cả đã được điều trị bằng liệu pháp CAR-T từ 4-29 tháng và giảm bệnh rõ rệt. Cũng nói thêm, những bệnh nhân này không còn phải dùng thuốc ức chế miễn dịch.
Một số nghiên cứu khác đăng trên The Lancet NeurologyvàPNAScũng cho thấy liệu pháp CAR-T hiệu quả trong điều trị bệnh nhược cơ và hội chứng người cứng (stiff-person syndrome).
5. MỘT MŨI TIÊM NGỪA CÓ THỂ ĐƯỢC COVID-19 VÀ CÚM MÙA

Hiệu quả của vắc-xin Moderna cần thêm nhiều nghiên cứu hơn. Ảnh: Reuters
Trong một thông báo gửi đi vào tháng 6.2024, hãng dược phẩm Moderna cho biết họ đã sử dụng công nghệ RNA thông tin để tạo ra vắc-xin có tên mRNA-1083 chống lại COVID-19 lẫn cúm mùa. Ưu điểm của sản phẩm là tạo ra một lượng kháng thể nhiều hơn so với vắc-xin ngừa cúm truyền thống và vắc-xin ngừa COVID-19 Spikevax sử dụng công nghệ mRNA đang lưu hành trên thị trường.
Qua nghiên cứu, Moderna nhận thấy sự kết hợp này là an toàn và có thể chấp nhận được, trong khi tỷ lệ tác dụng phụ cũng tương tự các loại vắc-xin khác được sử dụng trong thử nghiệm. Tác dụng phụ phổ biến nhất của mRNA-1083 là đau tại vết tiêm, mệt mỏi, đau cơ và đau đầu. Chủ tịch Moderna, Stephen Hoge, cho biết hãng hy vọng sẽ tung ra thị trường loại vắc-xin kết hợp này vào năm 2025 hoặc 2026.
6. HIỂU ĐƯỢC VÌ SAO PHỤ NỮ LẠI DỄ MẮC BỆNH TỰ MIỄN

Phụ nữ chiếm hơn 78% số ca bệnh tự miễn. Ảnh: Shutterstock
Các bệnh tự miễn như lupus ban đỏ, viêm khớp dạng thấp thường xảy ra cho phụ nữ và thực tế phụ nữ chiếm hơn 78% số ca bệnh tự miễn. Trước đây y học vẫn không lý giải được vì sao có chuyện này. Nhưng trong năm 2024 các chuyên gia đại học Stanford (Mỹ) đã phát hiện cơ chế lỗi làm ‘ngắt điện’ của 1 trong 2 nhiễm sắc thể X ở phụ nữ.
Bình thường nam giới có 1 nhiễm sắc thể X còn phụ nữ có 2. Do con người chỉ cần một nhiễm sắc thể X hoạt động nên bên trong tế bào cơ thể nhiễm sắc thể X thứ 2 ở trạng thái im lặng. Nghiên cứu mới gợi ý một protein làm ‘câm lặng’ nhiễm sắc thể X có lẽ đã kích hoạt các bệnh tự miễn. Theo các chuyên gia, trong khi cơ chế liên quan đến sự bất hoạt nhiễm sắc thể dường như lý giải được sự khác biệt về giới tính trong một số bệnh tự miễn, thì vẫn cần có thêm nhiều nghiên cứu để hiểu được các ứng dụng của nó.
7. GIẢI PHÁP MỚI TẦM SOÁT UNG THƯ ĐẠI TRÀNG
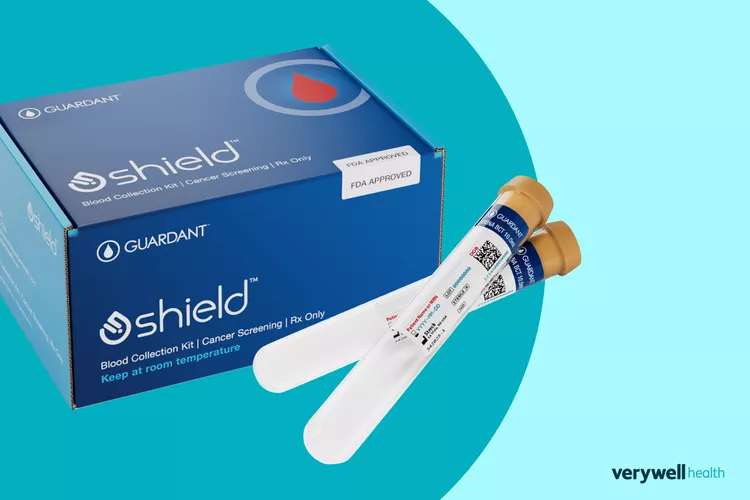
Xét nghiệm máu Shield giúp việc phát hiện ung thư đại trực tràng và chính xác trong 83% trường hợp. Ảnh: Verywellhealth.
Hội Ung thư Hoa Kỳ (American Cancer Society) khuyến cáo người có nguy cơ ung thư đại tràng trung bình cần nội soi đại tràng đều đặn từ tuổi 45. Tuy nhiên biện pháp này gây ra một số khó chịu vì thế nó không được nhiều người ưa chuộng. Trong khi đó, xét nghiệm máu Shield, được Cục Quản lý Thực phẩm và Dược phẩm Mỹ (FDA) phê duyệt vào tháng 7.2024, đã giúp việc phát hiện ung thư đại trực tràng trở nên đơn giản hơn và chính xác trong 83% trường hợp.
Robert Smith, Phó chủ tịch Chương trình phát hiện ung thư sớm tại Hiệp hội Ung thư Mỹ, chia sẻ: “Xét nghiệm giúp tìm ra DNA mà khối u ung thư giải phóng vào trong máu. Nó lý tưởng để chẩn đoán ung thư trong giai đoạn sau khi khối u giải phóng nhiều DNA hơn”. Xét nghiệm cần được thực hiện ít nhất 3 năm/lần, bắt đầu từ 45 tuổi, độ tuổi được khuyến nghị tầm soát ung thư. Tuy nhiên sau khi có kết quả dương tính, bệnh nhân vẫn cần nội soi đại tràng để xác định vị trí khối u và mức độ tiến triển.
8. ĐỘT PHÁ ĐIỀU TRỊ UNG THƯ CỔ TỬ CUNG, GIẢM 40% NGUY CƠ TỬ VONG

Liệu trình hóa trị ngắn dựa trên những loại thuốc hiện có giảm được 40% nguy cơ tử vong và 35% nguy cơ tái phát. Ảnh: Irishnews
Tháng 10.2024, Cơ quan nghiên cứu ung thư Anh quốc (Cancer Research UK) tuyên bố thử nghiệm INTERLACE mà họ tài trợ cho điều trị bệnh nhân ung thư cổ tử cung đã đạt được thành tựu lớn nhất trong hơn 20 năm qua. Cụ thể, bằng cách áp dụng một liệu trình hóa trị ngắn dựa trên những loại thuốc hiện có cho bệnh nhân trước khi bắt đầu điều trị chính thức, các khoa học gia có thể giảm được 40% nguy cơ tử vong vì ung thư cổ tử cung và 35% nguy cơ tái phát.
Kể từ năm 1999, tại Anh các bác sĩ điều trị bệnh nhân ung thư cổ tử cung bằng liệu pháp hóa xạ trị đồng thời (chemoradiation - CRT), nghĩa là kết hợp hóa trị và xạ trị. Nghiên cứu mới cho thấy nếu hóa trị 6 tuần bằng 2 loại thuốc rẻ tiền và dễ mua trước khi làm CRT, bác sĩ có thể giúp bệnh nhân ung thư cổ tử cung sống lâu hơn mà không tái phát.
Bác sĩ Mary McCormack, nghiên cứu viên chính của thử nghiệm này nói: “Đây là thành tựu lớn nhất trong việc cải thiện tỷ lệ tử vong vì bệnh này trong hơn 20 năm qua”. Nói thêm, nghiên cứu được thực hiện tại 32 trung tâm y khoa ở Brazil, Ấn Độ, Ý, Mexico và Anh. Nghiên cứu mở ra hy vọng cách tiếp cận này có thể mang lại thành công tương tự trên những loại bệnh ung thư khác.
9. LẦN ĐẦU TIÊN CÓ THUỐC XỊT MŨI ĐIỀU TRỊ SỐC PHẢN VỆ

Thuốc epinephrine dạng xịt mũi đầu tiên để điều trị các phản ứng dị ứng nghiêm trọng, Ảnh: Opb.org
Tháng 8.2024 Cục Quản lý Thực phẩm và Dược phẩm Mỹ (FDA) đã phê duyệt loại thuốc epinephrine dạng xịt mũi đầu tiên để điều trị các phản ứng dị ứng nghiêm trọng, còn gọi là sốc phản vệ, qua đó cung cấp một giải pháp không cần kim tiêm thay cho loại thuốc tiêm EpiPen và các loại thuốc tương tự.
Thuốc có tên Neffy, do hãng dược ARS sản xuất, được kê đơn cho người lớn và trẻ em cân nặng trên 30kg, dùng dưới dạng xịt một liều vào một bên mũi, có thể dùng liều thứ hai nếu cần, tương tự epinephrine dạng tiêm.
Các chuyên gia lưu ý những người mắc các bệnh về mũi như polyp hoặc đã phẫu thuật mũi có thể không hấp thụ đủ Neffy, vì thế họ nên trao đổi với bác sỹ về khả năng tiêm epinephrine. Sốc phản vệ thường xảy ra do phản ứng với thuốc, thực phẩm hoặc vết đốt của côn trùng. Các triệu chứng thường bắt đầu trong vòng 5-30 phút sau khi tiếp xúc với chất gây dị ứng, bao gồm phát ban, sưng cổ họng và các vùng khác, thở khò khè và ngất.
Theo TSK số 690+691
Ngày đăng: 23/01/2025
![[Banner Top] Medlaw](/uploads/a7259844-bfd9-4875-9a6c-a7f560b6be97.jpg)
![[Banner Top] Hồng Phát](/uploads/88dbe592-ac75-433d-94aa-d42b69ff5a0c.jpg)
![[Banner Top] Nest Insight](/uploads/88b8a614-6e94-4782-9408-36644eead85d.jpg)

![[Banner Mid] Hồng Phát](/uploads/0a12ba57-9f3d-4828-94da-cf937789b409.jpg)














![[Banner Side] Medlaw](/uploads/b729448e-c98e-455a-9d7a-9e658c271f5b.jpg)
Ý kiến của bạn
{% item.name %}
{% item.comment %}